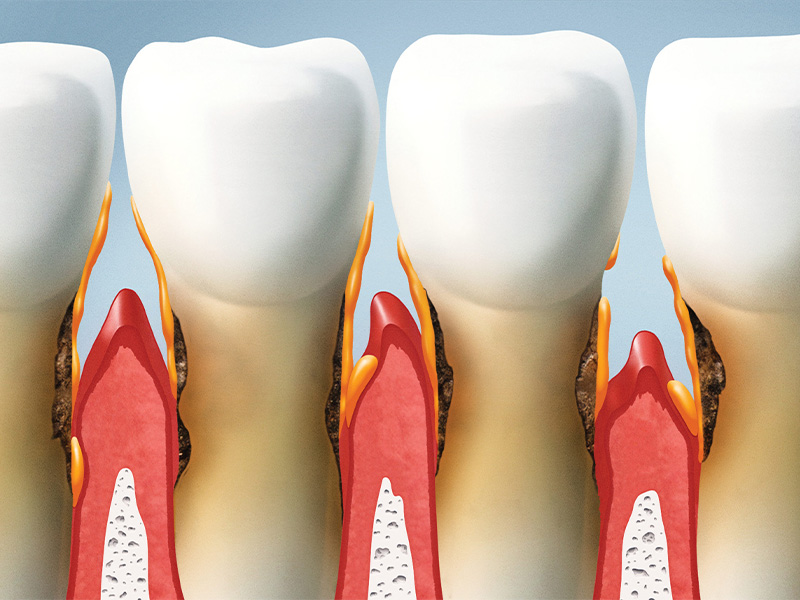
Wann spricht man von „Parodontitis“? Parodontitis ist eine entzündliche Erkrankung des zahnumgebenden Gewebes, des sogenannten Zahnhalteapparates (Parodontiums). Nach dem 45 Lebensjahr ist die Parodontitis die häufigste Ursache für den Verlust von Zähnen. Eine beginnende Parodonitits ist für den Betroffenen zunächst schmerzfrei, häufig aber mit einer erhöhten Blutungsneigung und Schwellungen des Zahnfleisches sowie Mundgeruch verbunden. Unbemerkt kann es zu Zahnfleischtaschen durch den Abbau des Kieferknochens kommen. Ein
Verankerungsverlust der Zähne ist die Folge, welcher zur Zahnlockerung und später auch zum Zahnverlust führen kann. Der Prozess schreitet in vielen Fällen nur langsam fort (chronischer Verlauf), in einigen Fällen kommt es jedoch zu einem rasch fortschreitenden Gewebsverlust (aggressiver Verlauf) auch schon in jungen Jahren. Eine unbehandelte Parodontitis gilt auch als gesundheitlicher Risikofaktor – insbesondere bei Diabetes und Herz-Kreislauferkrankungen – und kann Frühgeburten auslösen.
Am parodontalen Zerstörungsprozess sind spezielle Bakterien in den Zahnfleischtaschen beteiligt. Sie gelten als Entzündungsauslöser, aber auch die individuellen körpereigenen Abwehrmechanismen bestimmen den Krankheitsverlauf. Raucher unterliegen einem besonders hohen Risiko eine Parodontitis zu entwickeln.
SYMPTOME
Die Parodontitis ist anfänglich für den Patienten meist schmerzlos. Folgende Anzeichen können auf eine Erkrankung des Zahnhalteapparates hindeuten • Zahnfleischblutung • Schwellung und Rötung des Zahnfleisches Zahnfleischrückgang • empfindliche Zahnhälse • unangenehmer Mundgeruch • Sekretentleerung aus den Zahnfleischtaschen • Gelockerte Zähne
WELCHE BEHANDLUNGSSCHRITTE SIND ERFORDERLICH?
Bei der zahnärztlichen Kontrolle lässt sich eine vorliegende Parodontitis mit Hilfe des Parodontalen Screening Tests (PSI) leicht feststellen. Um den Schweregrad und die Aggressivität der Erkrankung zu erkennen dienen verschiedene Untersuchungen im Mund (z. B. Blutungstest,Parodontalstatus), dazu werden auch Röntgenbilder ausgewertet. Durch zusätzliche mikrobiologische Bestimmung der Taschenbakterien lassen sich aggressive Verlaufsformen besser diagnostizieren.
Durch die Parodontalbehandlung werden die Gewebe um die Zahnwurzel herum in einen entzündungsfreien Zustand versetzt und dadurch ein fortschreitender Abbau des Parodontiums gebremst. Die sogenannte Vorbehandlung mit eingehender Mundhygieneunterweisung und professioneller Reinigung der Zähne reduziert den Entzündungsgrad des Zahnfleisches häufig schon sehr deutlich. Eine Intensivreinigung der Zahnfleischtaschen unter lokaler Betäubung mittels verschiedener Instrumente und Geräte (geschlossene Behandlung) ist der nächste Behandlungsschritt und kann bei geringer Taschentiefe bereits das gewünschte Behandlungsergebnis bewirken.Im Rahmen der Parodontosebehandlung werden die weichen und harten Beläge unter dem Zahnfleisch mechanisch entfernt und die Bakterienzahl reduziert. Das mechanische Vorgehen wird mittels Ultraschallbehandlung und Spülungen mit einer Speziallösung intensiviert. Bei Zähnen mit stark fortgeschrittener Parodontitis und großer Taschentiefe bzw. bei Taschen, die trotz dieser Behandlung Entzündungsanzeichen (Bluten, Sekretion) aufweisen, ist ein chirurgisches Vorgehen (offene Behandlung) erforderlich. Durch Lösen des Zahnfleischrandes wird die Taschenbehandlung unter Sicht durchgeführt und erkranktes Gewebe entfernt. In einigen Fällen kann parallel eine antibiotische Behandlung notwendig sein.
LASERTHERAPIE
Des weiteren haben Sie nun in unserer Praxis zusätzlich die Möglichkeit, eine schonende und schmerzarme Lasertherapie zur Unterstützung der Parodontosebehandlung zu erhalten. Durch das Laserlicht wird eine weitere Reduktion der Keime in den Taschen erzielt. Die Laserbehandlung ist schmerzfrei und es kommen keine weiteren Chemikalien, keine Antibiotika zum Einsatz. Der Laser ergänzt die konventionelle Therapie, indem die Keimpopulation in der Tasche bereits vor dem Scaling (Risikominimierung) reduziert wird. Abschließend dient das Laserlicht zur Dekontamination von Wurzeloberfläche und Tasche nach dem Scaling. Hierdurch ist es in der Regel möglich, auf ein Aufschneiden des Zahnfleisches zu verzichten. In vielen Fällen kann zusätzlich auf den Einsatz von Antibiotika verzichtet werden. So können eventuell auftretende Nebenwirkungen wie zum Beispiel allergische Reaktionen, Magen-Darm-Beschwerden oder eine Resistenzbildung gegenüber Antibiotika vermieden werden. Der Laser bewirkt eine starke Keimverarmung in den Zahnfleischtaschen und auf den Zahnwurzeloberflächen. Entzündliches Gewebe wird schonend und nachhaltig entfernt. Dies führt zu einem schnellen Rückgang der Parodontitis. Eine Lasertherapie wird leider von den gesetzlichen Krankenkassen derzeit noch nicht übernommen.
WIE LÄSST SICH DAS BEHANDLUNGSRESULTAT SICHERN?
 Eine Parodontitis ist eine chronische Erkrankung, die eine lebensbegleitende Betreuung erfordert.Wichtig sind regelmäßige Kontrolltermine und eine dauerhaft optimale häusliche Mundhygiene. Dabei kommt der Zahnzwischenraumpflege mit geeigneten Hilfsmitteln eine besondere Bedeutung zu. Ebenso wichtig ist eine regelmäßige Nachbehandlung (Recall) in der Zahnarztpraxis. Zur Erhaltung des Therapieergebnisses bedarf es regelmäßigerNachkontrollen und vierteljährlicher Prophylaxesitzungenmit professionellen Zahnreinigungen. Hierbei werden die Zähne erneut angefärbt und gegebenenfalls die Zahnputztechniken korrigiert.So werden Problemstellen frühzeitig erkannt und eine professionelle Zahnreinigung zur Stabilisierung des zuvor erreichten Behandlungsergebnisses durchgeführt.Entsprechend dem vorliegenden Erkrankungsrisiko können 2 bis 4Termine im Jahr notwendig sein um ein Wiederauftreten der Parodontalerkrankung zu verhindern.Werden bei diesen Kontrollen wieder aktiveTaschen aufgespürt, so müssen sienachbehandelt werden.
Eine Parodontitis ist eine chronische Erkrankung, die eine lebensbegleitende Betreuung erfordert.Wichtig sind regelmäßige Kontrolltermine und eine dauerhaft optimale häusliche Mundhygiene. Dabei kommt der Zahnzwischenraumpflege mit geeigneten Hilfsmitteln eine besondere Bedeutung zu. Ebenso wichtig ist eine regelmäßige Nachbehandlung (Recall) in der Zahnarztpraxis. Zur Erhaltung des Therapieergebnisses bedarf es regelmäßigerNachkontrollen und vierteljährlicher Prophylaxesitzungenmit professionellen Zahnreinigungen. Hierbei werden die Zähne erneut angefärbt und gegebenenfalls die Zahnputztechniken korrigiert.So werden Problemstellen frühzeitig erkannt und eine professionelle Zahnreinigung zur Stabilisierung des zuvor erreichten Behandlungsergebnisses durchgeführt.Entsprechend dem vorliegenden Erkrankungsrisiko können 2 bis 4Termine im Jahr notwendig sein um ein Wiederauftreten der Parodontalerkrankung zu verhindern.Werden bei diesen Kontrollen wieder aktiveTaschen aufgespürt, so müssen sienachbehandelt werden.

0 comments on “Parodontitis”